甲状腺検査ファクトシート
Level7では、福島県で実施されている「甲状腺検査」について、「福島県民健康調査」検討委員会で報告される検査結果を定期的に掲載していく。なお「甲状腺検査」をめぐっては、2016年3月に提出された「中間とりまとめ」以降、新たな分析が行われていない。さらに検査結果の公表のあり方にも様々な課題が噴出している。そこで本稿では、検査の全体像が把握できるよう、検査の枠組みや研究計画、サポート事業との関わりなど、順次、整理して掲載していく。
福島県の甲状腺検査
最新データ(2017年3月31日現在)
1、公表データ
甲状腺検査の結果は、概ね3ヶ月ごとに開催される「県民健康調査」検討委員会で報告される。
今年(2018年)6月18日(月)に第31回目の検討委員会が開かれ最新データが公表された。それによると、2011年10月に検査が開始されてから今年3月31日までに、2次検査で穿刺細胞診を行い、甲状腺がんの疑いがあると診断されたのは199人。そのうち163人が手術を受け、161人が術後の病理検査で甲状腺がんであると確定した。1巡目から3巡目までの検査結果をそれぞれまとめると、以下の通りとなる。
| 1次検査 | 2次検査 | 手術 | |||||||||||||
| 対象者数 | 受診者数 | A判定 | BC判定 | 受診者 | 結果確定 | A相当 | A相当以外 | 穿刺吸引細胞診 | 甲状腺がん | 良性結節 | 未実施 | ||||
|
未実施
|
実施 | ||||||||||||||
| 悪性以外 | 悪性疑い | ||||||||||||||
| 1巡 | 367,637 | 300,472 | 298,178 | 2,294 | 2,130 | 2,091 | 711 | 1,380 | 833 | 547 | 431 | 116 | 101 | 1 | 14 |
| 割合 | 81.1% | 99.3% | 0.8% | 92.9% | 98.2% | 34% | 66.0% | 60% | 39.6% | 78.7% | 21.2% | ||||
| 2巡 | 381,244 | 270,540 | 268,302 | 2,227 | 1,874 | 1,826 | 428 | 1,398 | 1,130 | 207 | 136 | 71 | 52 | 0 | 19 |
| 割合 | 71.0% | 99.2% | 0.8% | 84.1% | 97.4% | 23.5% | 76.6% | 84.9% | 14.8% | 65.7% | 34.3% | ||||
| 3巡 | 336,668 | 216,358 | 202,459 | 1,367 | 803 | 689 | 68 | 621 | 586 | 35 | 23 | 12 | 9 | 0 | 3 |
| 割合 | 64.3% | 99.3% | 0.7% | 58.7% | 85.8% | 9.8% | 90.1% | 93.9% | 5.6% | 65.7% | 34.2% | ||||
| 計 | のべ3,399 | のべ2,549 | のべ789 | 590 | 199 | 162 | 1 | 36 | |||||||
表1「県民健康調査」甲状腺検査公表データ(福島県の公表データを筆者が編集)
(1)1巡目(先行検査)—-2011〜2013年度
2011年度から13年度にかけて実施された1巡目(先行検査)では、30万472人が1次検査を受診。このうち2次検査で穿刺吸引細胞診を受け、悪性の疑いがあると診断されたのは男性39人、女性は77人の計116人で、男女比は1:1.97だった。震災当時の年齢は6歳から18歳で、平均年齢は14.9±2.6歳。2次検査時の平均年齢で17.3±2.7歳だった。平均腫瘍径 13.9±7.8 ㎜(5.1mm-45.0 ㎜)となっている。福島県立医科大学(以下、福島医大)が手術済みと公表している人数は102人で、術後の病理診断で良性結節との診断を受けた1人を除く101人が甲状腺がんと確定している。
(2)2巡目(本格検査2回目)—-2014〜2015年度
2014年度から15年度にかけて実施された2巡目(本格検査1回目)では、27万540人が1次検査を受け、このうち穿刺吸引細胞診で悪性の疑いあると診断されたのは男性32人、女性39人の計71人。男女比は、1:1.21。震災当時の年齢は5歳から18歳で、平均年齢は12.6±3.2歳。2次検査時の平均年齢は16.9±3.1歳(9-23歳)で、平均腫瘍径11.1±5.6mm(5.3-35.6mm)となっている。福島医大が手術済みと公表している人数はこのうち52人で、術後の病理診で51例が乳頭がん、1例はその他の甲状腺がんと確定している。
先行検査との比較
先行検査結果との比較では、本格検査でB判定となった2,227人のうち、先行検査(1巡目)の1次結果がA1 判定だったのは、393人(17.6%)、A2判定だったのは940人(42.2%)、B判定だったのは731人(32.8%)、未受診者が163人(7.3%)だった。
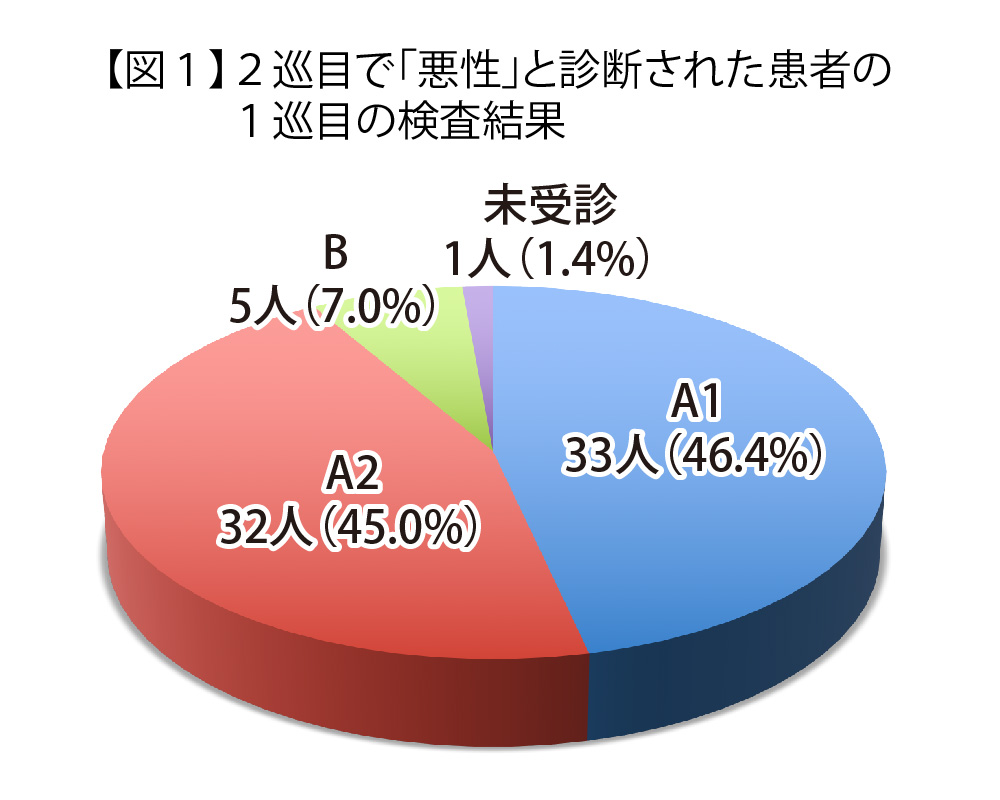
また穿刺吸引細胞診で「悪性ないし悪性疑い」と判定された71人のうち、先行検査(1巡目)の結果がA1判定だった人は33人(46.4%)、A2判定だった人が32人(45.0%)、B判定だった人が5人(7.0%)、先行検査未受診の方は 1 人(1.4%)だった。1巡目では、A判定だった人が全体の92%を占めている。(図1)
(3)3巡目(本格検査3回目)—-2016〜2017年度
2016年から今春(2018年)にかけて実施されていた3巡目(本格検査2回目)の受診者は21万6,358人。このうち1,356人が2次検査の必要なB判定と診断された。2次検査は2016年10月からスタートしており、689人(85.8%)がすでに検査を終了している。この中で、A1、A2相当と診断されたのは68人。残り621人はB判定以上の所見が認められたものの、穿刺細胞診を受けたのは35人と、わずか5%にとどまっている。
穿刺細胞診を施行した35人のうち、悪性ないし悪性疑いと診断されたのは、半数近い12人。男女別では男性7人、女性が5人と、男性が女性を上回り、男女比は1:0.7となった。震災当時の年齢は6歳から16歳で、平均は11.2±2.9歳。2次検査時の平均年齢は17.1±3.2 歳(12-23 歳)となっている。また平均腫瘍径は15.7±8.1 ㎜(8.7-33.0 ㎜)と、1巡目や2巡目より大きくなっている。福島医大が手術済みと公表している人数は9人。術後の病理診断で、全てが乳頭がんと確定している。
前回検査との比較
本格検査1回目(2巡目)との比較では、本格検査1回目(3巡目)でB判定となった1,367人のうち、本格検査1回目(2巡目)の1次結果がA1判定だったのは 121人(8.8%)、A2判定だったのは519人(37.9%)、B判定だったのは646人(48.2%)、未受診者が81人(5.9%)だった。なお、12人の本格検査(検査2回目)の結果は、A判定が8人(A1が2人、A2が6人)、 B判定が1人であり、未受診の方が3人であった。
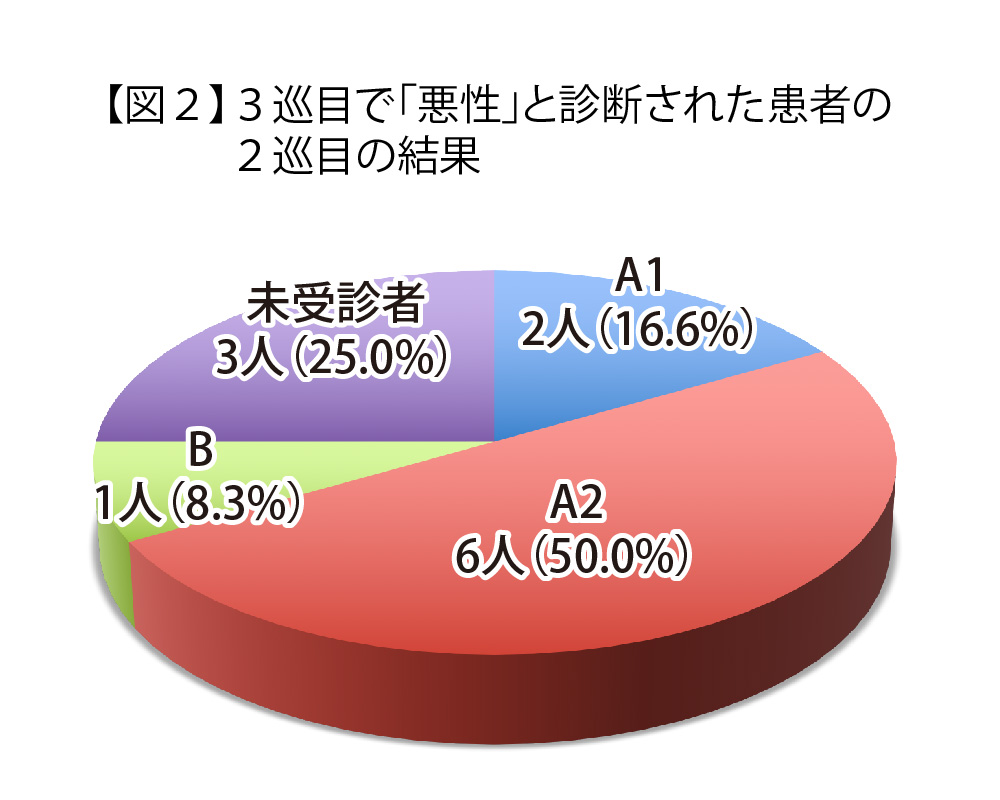
また、穿刺吸引細胞診で悪性ないし悪性疑いと診断された12人のうち、本格検査1回目(2巡目)でA1 判定だった人は2人(16.6%)、A2が6人(50%)、B判定が1人(8.3%)で、未受診者が3人(25%)と4分の1を占めている。(図2)
2、公表外のデータ
(1)福島医大「甲状腺検査集計外症例調査」
昨年(2017年)3月、がんとなった患者のデータが一部、検討委員会に報告されるデータに含まれていないことが判明した。2次検査で一般の保険診療となり、「経過観察」となったケースである。(「検査方法」参照)これを受け、福島医大は同年10月に新たな研究計画を立て、集計外の症例の把握を開始した。
その速報が、2018年6月8日に開催された「県民健康調査」検討委員会の下部組織である甲状腺評価部会で発表された[1]。それによると、福島県の甲状腺検査がスタートした2011年10月9日から2017 年6月30日までの間、福島医大で甲状腺がんの手術を受けた事故当時18歳以下の患者は160人。うち148人(良性1人を含む)は「集計されていた」が、12人は「集計されていなかった」と報告した。
集計されていなかった12人は、1人は良性結節、残りの11人は甲状腺がんだったという。11人が集計データからもれた理由は、検査を経ず、自ら福島医大に来院して治療した患者が3人、1次検査でB判定だったにもかかわらず、2次検査を受診せずに一般診療で治療した患者が1人、2次検査から保険診療による経過観察を経て手術された患者が7人だった。
7人のうち、2次検査で穿刺吸引細胞診を実施せず、「経過観察」となっていた患者が5人、穿刺吸引細胞診実施したものの、「悪性」ないし「悪性疑い」以外 の診断で「経過観察」となっていた患者が2人だという。
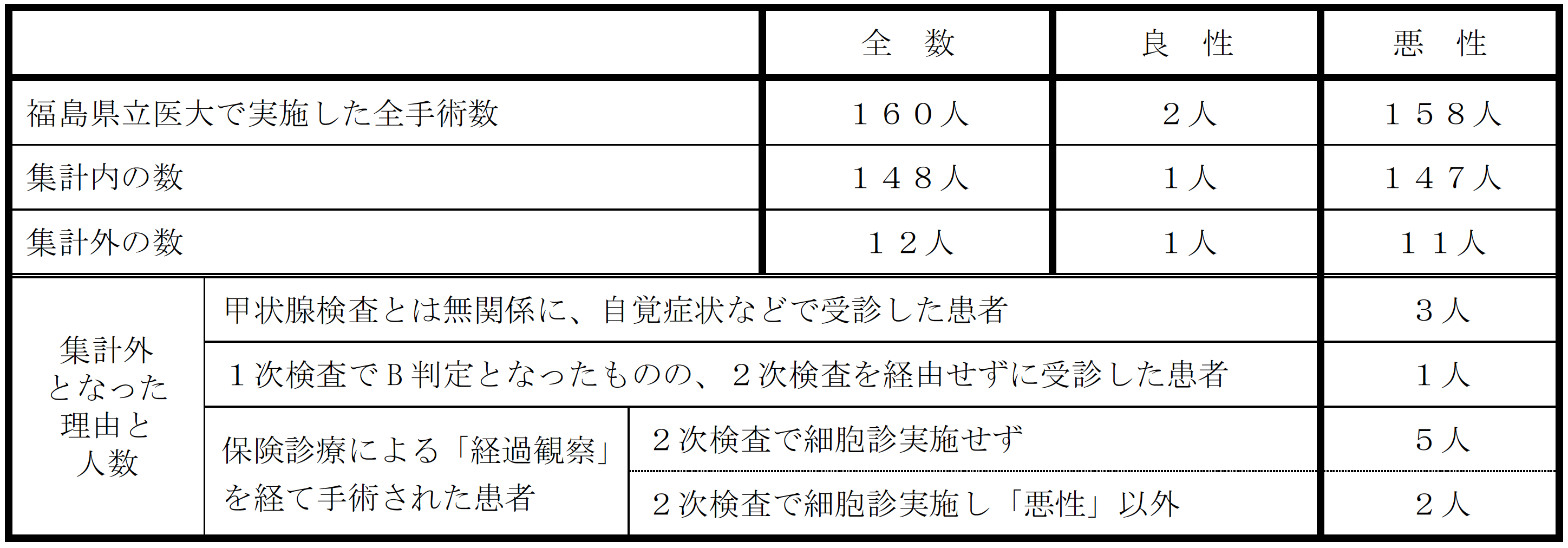
表2,甲状腺検査集計外症例の調査結果の速報(2017年6月30日現在)
事故時4歳児の患者認める
検討委員会は2016年3月、「中間取りまとめ」を公表し、小児甲状腺がんの多発は「放射線の影響とは考えにくい」と結論づけた。その理由の一つは、「事故当時5歳以下からの発見はない」というものだった。また同年12月、福島医大の山下俊一副学長らが福島県知事を訪問し、甲状腺検査の見直しを提言した際も、「非常に若い年齢(ゼロ歳から4歳)」から甲状腺がん患者が見つかっていないことを理由にあげ、甲状腺異常の増加は放射線被ばくの影響ではなく、「過剰診断」によるものだと主張していた。
しかし、昨年(2017年)3月、小児甲状腺がん患者に経済支援を行なっている民間基金が、事故当時4歳児の子どもが甲状腺がん手術を受けていた事実を公表。年少の患者を隠しているのではないかと大きな社会問題となったが、県と福島医大は1年以上もの間、その存在について、回答を避けてきた。しかし、今回、福島医大が公表した「速報」により、事故時0〜4歳だった患者が存在することを初めて認めた。
速報値によると、事故時年齢は、0〜4歳1人、5〜9歳が1人、10〜14歳が4人、15〜19歳は5人で、平均年齢は13.8歳±4.0歳。また2次検査受診時年齢は5〜9歳が1人、10〜14 歳が3人、15〜19歳が3人、20〜24歳が4人で、平均年齢は16.8歳±4.0歳だという。男性4人、女性が7人で、男女比は1:1.75。震災時の住所は避難区域等13市町村が4人、中通りが4人、浜通りが3人、会津地方は0人となっている。腫瘍径などは公表されていない。
(2)甲状腺サポート事業による症例把握
これとは別に、福島県は今年(2018年)6月18日、「甲状腺検査サポート事業」で把握された手術症例も公表した[2]。「甲状腺検査サポート事業」とは、2次検査の結果、保険診療に移行した患者の医療費を助成する事業で、この手続きを通じて、「診療情報」を収集することも目的にしている。
福島県の資料によると、事業が開始された2015年から18年までの交付件数は延べ313件、交付人数は233人で、そのうち手術を伴う患者への交付件数は82件。このうち5人は良性の結節だったが、77人が甲状腺がんと確定診断を受けているという。
福島県の担当者は、この中に、検討委員会で公表されているデータから漏れている患者5人いると説明した。5人のうち3人は、ほかの甲状腺疾患の治療中にがんと診断された症例で、残り2人は2次検査を受けず、福島医大以外の医療機関で悪性と診断されたという。
| 交付件数 | 交付人数 | 手術数 | 良性 | 悪性 | 集計内 | 集計外 | |
| 平成27年度 | 121件 | 233人 | 42件 | 5人 | 77人 | 72人 | 5人 |
| 平成28年度 | 104件 | 25件 | |||||
| 平成29年度 | 88件 | 15件 | |||||
| 合計 | 313件 | 82件 | |||||
| 集計外の内訳 | ほかの甲状腺疾患の治療中にがんと診断された症例 | 3人 | |||||
| 2次検査を受けず、ほかの機関で悪性と診断された症例 | 2人 | ||||||
表3、甲状腺サポート事業・支援金交付状況(2017年3月30日現在)
3、少なくとも210の悪性・悪性疑い〜全数の推計
福島医大で実施された「甲状腺検査集計外症例の調査」と、「サポート事業による症例把握」の名寄せは行われておらず、集計時点も「甲状腺検査集計外症例の調査」が「2017年6月30日現在」、「サポート事業による症例把握」が「2018年3月31日現在」と異なっているため、有効な活用が困難な状態にある。
また、「サポート事業」で把握されている症例のうち、福島医大で手術を実施していないものを数えれば、福島医大データのほかにあと何人患者がいるのかが分かり、より事実に近い数字が把握できる。しかし、現在はバラバラに集計されているため、全体像の把握を難しくしている。
現在、公表されている症例把握は極めて不十分だが、それを前提に推計すると、事故当時18歳以下だった福島県民38万人のうち、甲状腺がんの手術を受けたのは、最も少なくとも見積もって171人。穿刺細胞診で悪性ないし悪性疑いと診断された子を含めると210人(良性結節は除く)に達する。
甲状腺検査とは
1、財源と法的根拠
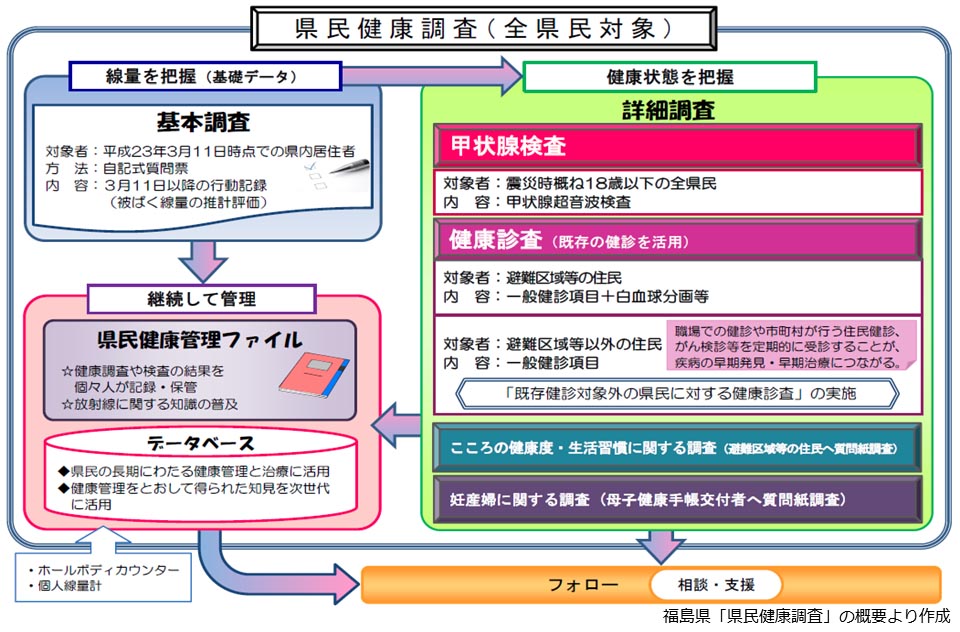
福島県は、2011年3月の福島第一原子力発電所事故当時18歳以下だった約38万人の県民を対象に、甲状腺検査を実施している。1986年のチェルノブイリ原子力発電所事故後、放射性ヨウ素をはじめとする放射性物質による被曝により、小児甲状腺がんが増加していたため、保護者の不安解消を目的に2011年10月に開始された。
同検査は、「県民健康調査」の一環として実施されている。「県民健康調査」は、事故から4ヶ月の行動記録をもとに外部被曝線量を推計する「基本調査」(対象は県民205万人)と、4つの詳細調査から成り立っている。財源は、経済産業省の資源エネルギー庁が約750億円、東京電力が約250億円拠出して積み立てた「福島県民健康基金」。2012年6月に成立した「福島復興再生特別特措法」の第49条が法的根拠となっている。
調査は福島医大に委託
調査そのものは、福島県から福島県立医科大学(以下、福島医大)に委託されている。検査を実施するために、福島医大の中に「放射線医学県民健康管理センター」が設置され、現在約160人の医師とスタッフが所属している。
調査や検査は「福島医大の研究」として位置付けられており、福島医大内部の倫理委員会が研究の可否を判断している。甲状腺検査は「県民健康管理調査の一環としての福島居住小児に対する甲状腺検査」との研究課題で2011年8月24日に福島医大の倫理委員会に提出され、同年9月22日に承認を受けている(研究番号は1318)。研究主任は当初、放射線医学県民健康管理センター長だった阿部正文副学長だったが、阿部氏が定年退職したため、現在は広島大学教授だった神谷研二副学長に交代している。
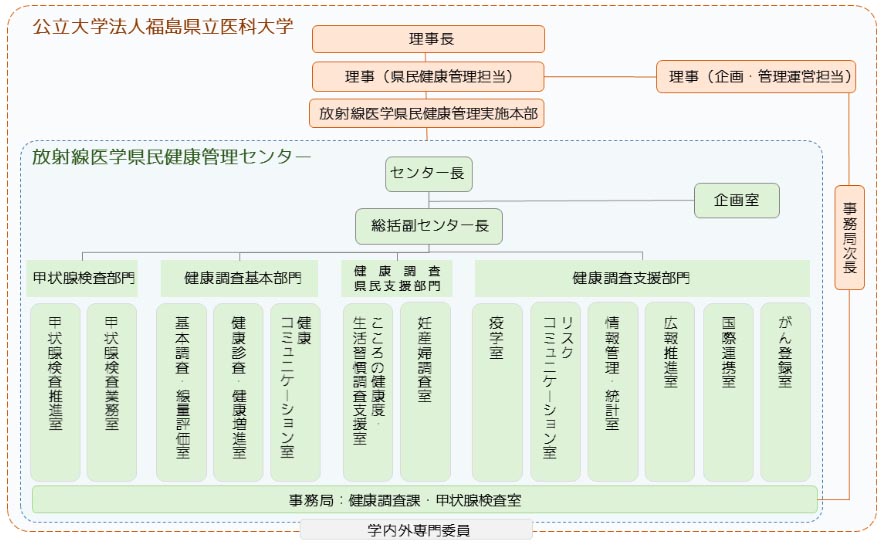
図2、福島医大放射線医学県民健康管理センターのサイトより
2、名称などの変更
「県民健康調査」の名称は当初「県民健康管理調査」だった。しかし、検査体制や「管理」という響きに反感を抱く県民が多かったことから、2014年4月より「管理」を削除し、「県民健康調査」になった。
また、調査の目的も変わっている。検査のあり方や被曝影響に関する評価を行う専門家の会議体「検討委員会」の第1回では、検査目的を「福島第一原子力発電所事故による県内の放射能汚染を踏まえ、福島県が、県民の健康不安の解消や将来にわたる健康管理の推進等を図る」としていた。
しかし、2012年秋に毎日新聞の報道により、「検討委員会」が公開で開催される直前に、秘密会議を開催していたことなどが明らかになり、検査に対する不信感が高まったことを受け、2013年2月に開催された第10回検討委員会を最後に、調査を主導してきた長崎大学の山下俊一氏が座長を退任。「健康不安の解消」という言葉への反発を払拭する必要性から、同年6月の第11回検討委員会に目的を変更。現在は「東京電力株式会社福島第一原子力発電所事故による放射性物質の拡散や避難等を踏まえ、県民の被ばく線量の評価を行うとともに、県民の健康状態を把握し、疾病の予防、早期発見、早期治療につなげ、もって、将来にわたる県民の健康の維持、増進を図る」との検査目的に変わっている。
これらのことは、2016年の「中間とりまとめ」[3]においても言及されており、「県民健康調査開始時、調査の目的として「県民の健康不安の解消」を掲げていたことや非公開で事前の資料説明を行っていたことが、調査結果の評価に関し委員会が予断を以って臨んでいるかのような懸念を産むことになった」と振り返っている。
3、検査の枠組み
甲状腺検査は、前述した通り、チェルノブイリ原発事故の経験を背景にスタートした。このため、チェルノブイリ周辺でがんが増えたのは事故後4年目以降であったとの前提に立ち、検査を設計。2011年から13年までの3年間は、甲状腺がんの通常の発生状況、すなわちベースラインを確認することができるとして「先行調査」と位置付けた。その後の「本格検査」で見つかった甲状腺がんが、先行検査と比較して増えるのかどうかを観察することで、因果関係を特定しようとした。
20歳までは2年ごと、それ以降は5年ごとに検査をすることになっている。受診年度をわかりやすくするため、昨年(2017年)度からは、25歳、30歳等の節目年齢に検査を受ける形に変更されたが、先行検査とどう比較し、分析するかは決まっていない。検査は最短でも30年は継続するとしているが、事故発生の年に生まれた子どもが20歳を迎える2031年には、2年ごとの検査は完全になくなることになる。
| 検査年度 | 対象年齢層 | ||||
| 1 | 先行検査 | 2011年度〜13年度 | 0歳〜20歳 | ||
| 2 | 本格検査1回目 | 2014・2015年度 | 3歳〜23歳 | ||
| 3 | 本格検査2回目 | 2016・2017年度 | 5歳〜25歳 | 3巡目まで終了(2次検査は80%) | |
| 4 | 本格検査3回目 | 2018・2019年度 | 7歳〜27歳 | 半数が5年ごとに節目検査へ | |
| 5 | 本格検査4回目 | 2020・2021年度 | 9歳〜29歳 | 10年目 | |
| 6 | 本格検査5回目 | 2022・2023年度 | 11歳〜31歳 | ||
| 7 | 本格検査6回目 | 2024・2025年度 | 13歳〜33歳 | ||
| 8 | 本格検査7回目 | 2026・2027年度 | 15歳〜35歳 | ||
| 9 | 本格検査8回目 | 2028・2029年度 | 17歳〜37歳 | ||
| 10 | 本格検査9回目 | 2030・2031年度 | 19歳〜39歳 | 20年目 | 2年ごとの検診は終了へ
全てが5年ごとの節目検査へ?
|
| 11 | 本格検査10回目 | 2032・2033年度 | 21歳〜41歳 | ||
| 12 | 本格検査11回目 | 2034・2035年度 | 23歳〜43歳 | ||
| 13 | 本格検査12回目 | 2036・2037年度 | 25歳〜45歳 | ||
| 14 | 本格検査13回目 | 2038・2039年度 | 27歳〜47歳 | ||
| 15 | 本格検査14回目 | 2040・2041年度 | 29歳〜49歳 | 30年目 |
表1、甲状腺検査のサイクル(筆者作成)
なお検査は、被曝線量が高い地域から開始された。具体的には、飯館村と川俣町の山木屋を皮切りに、避難指示が出された13市町村からスタートし、次いで、比較的外部被曝線量が高い中通り地域を対象に検査を実施。最後に、いわき市と同市に隣接した自治体を行い、最後に会津地方となっている。この順序については、放射性ヨウ素による初期被曝線量が高いと見られているいわき市が先送りされているとして、当初、いわき市民から反発を呼んだ。
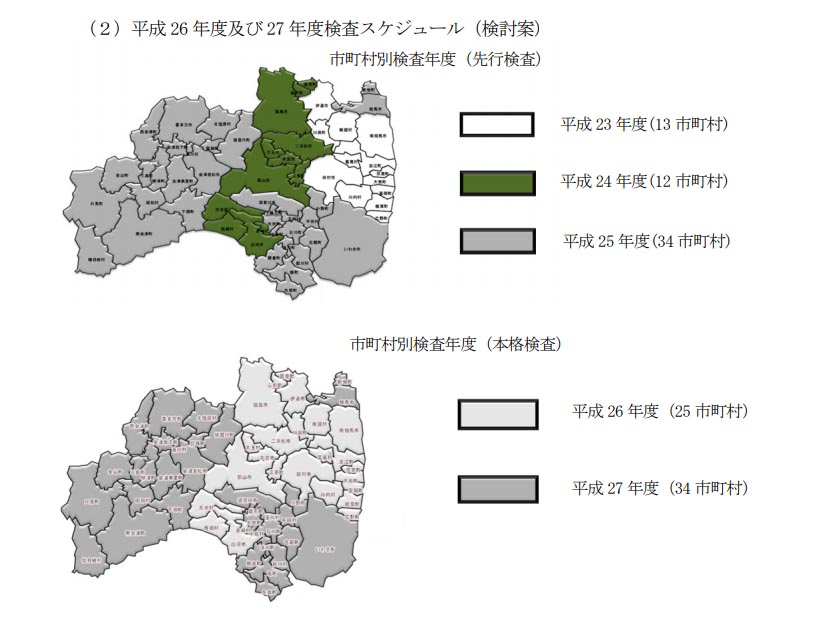
【図3】検査の実施順序(検討委員会の資料より)
検査の方法
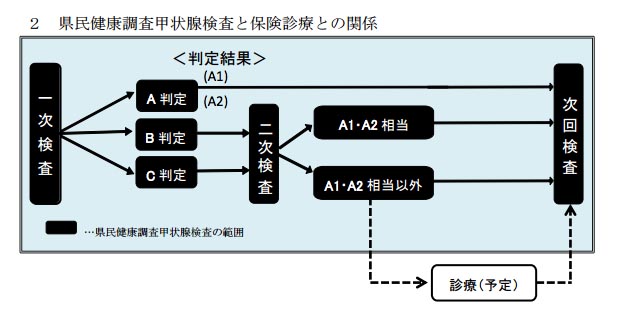
1、1次検査
福島「県民健康調査」の甲状腺検査では、1次検査で一定の基準を超えた「のう胞」や「結節」(しこり)があると、2次検査を受診する流れとなっている。「のう胞」も「結節」もなければ「A1判定」、2センチ以下の「のう胞」や5ミリ以下の「結節」が認められた場合は「A2判定」。2.1センチ以上の「のう胞」や5.1ミリ以上の「結節」があれば「B判定」。甲状腺の状態から、直ちに2次検査が必要な場合は「C判定」に分類される。この振り分け方は通称「福島方式」と呼ばれ、全国で自主的に運営されている甲状腺検査でも多くがこの分類を導入している。
| のう胞 | 認められず | 20mm以下 | 20.1mm以上 | 直ちに2次検査を要する |
| 結節 | 認められず | 5mm以下 | 5.1mm以上 | |
| 判定結果 | A1 | A2 | B | C |
| 2次検査 | 不要 | 必要 | ||
表1、1次検査結果の判定基準
県内で実施される1次検査は多くの場合、学校内に仮設の検診会場を設置し、行っている。このほか、学校が休みの期間などは、公共施設やホテルなどでも実施している。学校や公共施設の検査会場には、福島医大が派遣した技師や医師による検査チームが超音波エコー検査を行い、1日に数百人の子どもを検査している。
またここ数年、町の医療機関などでも受診できるようになった。福島医大の甲状腺専門医が行う研修を受け、特別な認定を受けた医師であれば検査できる。県外では、甲状腺専門医の認定を受けた医師のいる医療機関で実施している。この数は2018年6月18日現在、県内69か所[4]、 県外111か所[5]となっている。
判定会
検査結果は、その場では伝えず、後日通知する仕組みになっている。医師や技師は現場で、右葉・左葉・峡部の静止画を保存し、「のう胞」や「結節」が認められる場合には、さらに動画も記録する。福島医大の放射線医学県民健康管理センター甲状腺検査室には、これらのデータを集約・管理するシステムが構築されており、その画像で判断する。
判定会が開催されているのは、毎週木曜日17時。医師と検査技師約10人が、1週間に検査を受けた約2000人のデータを1〜2時間かけて判定する。結果が対象者に届くのは概ね2〜3ヶ月後だ。
かつては、この通知方法をめぐって不親切だとする不満の声が相次いだが、3巡目となった現在はかなり改善され、批判は沈静化している。エコー画像の入手も制度化され、かつては必要だった「戸籍抄本」の提出が必要なくなり、コピー代の負担もなくなり、手続きが簡素化された。
2、2次検査
1次検査でB・C判定と診断されると、2次検査を受ける。2次検査は1次検査とは異なり、甲状腺の専門医を受信する。現在、2次検査を受診できる「2次検査実施機関」は県内5機関、県外36機関となっているが、5機関が休止しているため、実質36機関にとどまっている[6]。
2次検査ではまず、初回で問診を行い、詳細な超音波検査・血液検査・尿検査を受ける。血液検査で調べるのは、甲状腺ホルモンの検査では一般的な、FT4(遊離サイロキシン)、FT3(遊離トリヨードサイロニン)、TSH(甲状腺刺激ホルモン)、Tg(サイログロブリン)、TgAb(抗サイログロブリン抗体)、TPOAb(抗甲状腺ペルオキシダーゼ抗体)の6項目。尿検査では尿中ヨウ素を調べる。
甲状腺ホルモンは、昆布やわかめ、のりといったミネラルに含まれたヨウ素(ヨード)を原料にして生み出されている。食事によってヨウ素が摂取されると、甲状腺の中に取り込まれ、甲状腺ホルモンを合成する。不要となった過剰なヨードの大部分は尿に排出されるため、尿中のヨードを測定することで、その人が摂取しているヨウ素の量を推定する。
| 項目 | 働きや値 |
| 遊離サイロキシン
(FT4) |
甲状腺から分泌されるホルモンで、ヨウ素原子を4つ持っている。甲状腺機能亢進症になると高値を示し、甲状腺機能低下症となると低値を示すことが多い。 |
| 遊離トリヨードサイロニン(FT3) | 甲状腺から分泌されるホルモンの一つで、ヨウ素原子を3つ持っている。甲状腺機能亢進症になると高値を示し、甲状腺機能低下症となると低値を示すことが多い。 |
| 甲状腺刺激ホルモン
(TSH) |
甲状腺ホルモンをどのくらい作るかを甲状腺に命令するホルモンで、脳の下垂体から分泌されている。橋本病では高値、バセドウ病では低値になることが多い。 |
| サイログロブリン
(Tg) |
甲状腺ホルモンを作る途中のタンパク質で様々な甲状腺疾患ではサイログロブリンが甲状腺から漏れでて血液中の値が高くなることがある。 |
| 抗サイログロブリン抗体(TgAb) | サイログロブリンに対する自己抗体で、橋本病のような甲状腺機能低下症やバセドウ病のような甲状腺機能亢進症で高値になることが多い。 |
| 抗甲状腺ペルオキシダーゼ抗体(TPOAb) | ペルオキシダーゼという酵素に対しての自己抗体で、橋本病のような甲状腺機能低下症やバセドウ病のような甲状腺機能亢進症で高値になることが多い。 |
表2、2次検査で調べている血液の検査項目
ただこれら尿検査と血液検査は、甲状腺機能を確認する検査だが、甲状腺がんかどうかを直接、診断するものではない。甲状腺がんを判断するには、2次検査でもエコー検査が核となる。1次検査より精度の高い超音波機器を使い、しこりの大きさ、形、中身の状態、石灰化(硬い部分)などを調べる。
穿刺吸引細胞診(FNA:fine needle aspiration)
「県民健康調査」の場合、一部の例外を除き、検査結果をその場で伝えることはせず、再び来院して改めて説明を受ける。がんの疑いがある場合は、さらに2回目以降の受診日に、穿刺吸引細胞診を行う。
穿刺吸引細胞診は、甲状腺に認められる結節病変に細い針を刺して病変部の細胞を吸引し、採れた細胞を顕微鏡で観察することにより、がんかどうかを詳しく調べる検査である。
福島「県民健康調査」で見つかっている甲状腺がんは、2例を除いて乳頭がんだが、乳頭がんは、穿刺吸引細胞診をすれば95%以上の高い確率で「良性」「悪性」の診断ができるとされる。なお、同じ甲状腺がんでも濾胞がんは、腺腫様甲状腺腫、濾胞腺腫との判別が極めて困難とされ、穿刺細胞診での診断は難しい。
この調査では、穿刺細胞診で「悪性」「悪性疑い」と診断され手術を実施した163例のうち、1例を除く162例が悪性と確定しており、この調査における偽陽性の割合は極めて低い。
| 新判定区分 | 所見 |
| 検体不適正 Unsatisfactory | 細胞診断ができない |
| 嚢胞液 Cyst Fluid | 嚢胞液で、コロイドや濾胞上 皮細胞を含まない |
| 良性 Benign | 悪性細胞を認めない |
| 意義不明
Undetermined Significance |
良性・悪性の鑑別が困難、他の区分に該当しない、診断に苦慮する |
| 濾胞性腫瘍 Follicular Neoplasm | 濾胞腺腫または濾胞癌が推定される、あるいは疑われる |
| 悪性の疑い
Suspicious for Malignancy |
悪性と思われる細胞が少数または所見が不十分なため、悪性と断定できない |
| 悪性 Malignant | 悪性細胞を認める |
表3、甲状腺細胞診の診断カテゴリー(甲状腺癌取扱い規約(第7版)より抜粋)
3、2次検査後は「保険診療」へ
2次検査はここまでとなる。2次検査で「経過観察」となった患者は一般の保険診療となり、検査の枠組みから外れてしまう。この結果、昨年(2017年)3月、事故発生時4歳だった子が検査で甲状腺がんと診断され、手術を受けていながら、検討委員会に報告されていなかったことが、民間団体「3.11甲状腺がん子ども基金」の経済支援活動を通じて判明した。
指摘を受けた福島医大は事実を認め、2次検査で「経過観察」となった患者が、一般診療を経て甲状腺がんと診断されても集計には含まれていないとホームページで公表。大きな批判を受けた。検討委員会の委員からも、手術症例数などの把握はできる限り実施すべきだとの声があがったため、福島医大は2017年10月、集計外症例を把握する新たな研究計画に着手している。
調査結果は、2018年7月8日に開催された「甲状腺評価部会」で速報値を公表している。
[1] 「甲状腺検査集計外症例の調査結果の速報」http://www.pref.fukushima.lg.jp/uploaded/attachment/278763.pdf
[2] 「県民健康調査甲状腺検査サポート事業の実施状況について」http://www.pref.fukushima.lg.jp/uploaded/attachment/273530.pdf
[3] http://www.pref.fukushima.lg.jp/uploaded/attachment/158522.pdf
[4] http://fukushima-mimamori.jp/thyroid-examination/kyoten/
[5] http://fukushima-mimamori.jp/thyroid-examination/schedule-outside/media/inspection-list-outside-the-prefecture.pdf
[6] http://fukushima-mimamori.jp/qanda/thyroid-examination/media/secondary-inspection-list.pdf


